第268回関東甲信越地方会 受賞演題一覧(2023年6月17日開催)
第268回関東甲信越地方会 最優秀賞受賞演題(2023年6月17日開催)
Student Award
青黛誘発性肺動脈性肺高血圧症(PAH)の長期経過:遠隔期再発症例を含む2例の症例報告
松島 孝英、平出 貴裕、桃井 瑞生、新屋 貴章、安西 淳、福田 恵一
慶應義塾大学医学部 循環器内科
【背景】
生薬の青薫は炎症性腸疾患(IBD)の治療に有効であるが、肺動脈性肺高血圧症(PAH)を誘発する可能性がある。青黛を中止し肺血管拡張薬を投与すると血行動態は改善するが、長期的な臨床経過および肺血管拡張薬の中止可否に関する報告は乏しい。
【方法】
IBDに対して青黛内服歴のある症例のうち、血行動態が正常域まで改善し、患者希望や自己判断により肺血管拡張薬は中止された2症例を検証した。
【結果】
1例目は30歳代女性で、潰瘍性大腸炎に対して3年半の青薫内服歴があった。肺血管拡張薬を約4年使用して血行動態は改善したが、肺血管拡張薬を中止して6ヶ月後にPAHが再発し、肺血管拡張薬を再開した。2例目は20歳代男性で、クローン病に対して半年間の青薫内服歴があった。エポプロステノール持続静注を含めた肺血管拡張薬治療を3年間行い血行動態は改善したが、肺血管拡張薬を中止して6年後にPAHの再発所見を認め、肺血管拡張薬を再開した。
【考察】
IBDに対して青薫を内服した患者のうち約1.2%がPAHを発症したと報告されている。青薫を中止し、肺血管拡張薬を投与して血行動態が正常域まで改善しても、肺血管拡張薬を中止した後にPAHが再発する可能性が示唆された。再発に至った原因として、1つ目に青薫内服に伴う不可逆的な血管リモデリングがあり、一時的に血行動態が改善しても、持続的な血管障害が残存した可能性が考えられた。2つ目に安静時の右心カテーテル検査が正常でも肺血管床が正常化したとは限らず、運動負荷試験を含めた複合的な血行動態評価が必要であったと考えられた。
【結語】
青黛誘発性PAHに対する治療により血行動態が改善したが治療中止後に再発を認めた2例を経験した。治療により血行動態が改善した場合でも再発の可能性を考慮して慎重にフォローをする必要がある。
Resident Award
血圧日内変動が心房細動アブレーション術後再発に与える影響
弓田 馨之、渡部 智紀、星出 聡、渡邉 裕昭、上岡 正志、横田 彩子、小森 孝洋、甲谷 友幸、
蜂谷 仁、今井 靖、苅尾 七臣
自治医科大学医学部内科学講座循環器内科学部門
【背景】
心房細動(Atrial fibrillation)に対するカテーテルアブレーション治療(肺静脈隔離術)は確立された治療である。一方で、25-40%の心房細動術後再発が報告されている。高血圧は心房細動のリスク因子として知られるが、血圧日内変動が心房細動アブレーション術後再発に与える影響に関しては知られていない。
【目的】
心房細動アブレーションを施行した患者を対象として、24時間血圧計を用いて血圧日内変動とアブレーション術後再発及び心房リモデリングとの関連性について検証した。
【方法】
心房細動に対して、 初回の肺静脈隔離術を施行した患者76名を対象(重度の弁膜症、 虚血性心疾患、 末期腎不全を除外)として、 24時間自由行動下血圧計による血圧変動の評価を全例に行い、 心房細動再発との関連性を調べた。夜間の血圧変動は、 1-(平均夜間収縮期血圧/平均日中収縮期血圧)×100が10%以上をDipper型、 10%未満をNon-Dipperと定義した。経胸壁心臓超音波検査で左房径及び左房容積(M-Simpson法)で心房リモデリング評価を行った。アブレーション施行後、経過観察にて心房細動再発を評価した。
【結果】
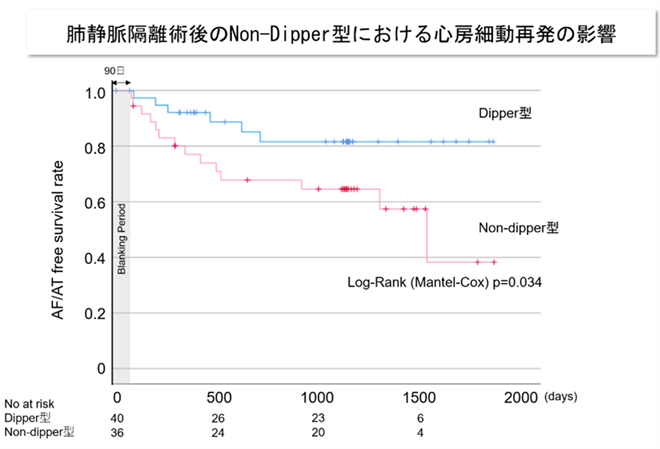
76例(平均年齢66±9歳;降圧薬服用89%;non-PAF 24%)のうち、アブレーション術後心房細動再発を26%(n=20)に認めた。Dipper群(n=40)およびNon-Dipper群(n=36)、両群間において年齢、性別、BMI、持続性心房細動、高血圧、24時間平均収縮期血圧に有意な差異は認められなかった。Non-Dipper群においてDipper群に比して左房容積係数が有意に大きく(45.9±17.3 vs.38.3±10.2ml, P=0.037)、有意に心房細動再発率が高かった(38.9% vs.15.0%, P=0.018)。年齢、non-PAF、24時間平均収縮期血圧で補正を行ったCox-hazard検定においてNon-Dipperは2.78倍[95%CI:1.05-7.34, P=0.039]の独立した危険因子であることが示された。
【考察】
高血圧は心房細動の新規発症、心房細動病態の進行に関わることが報告されている。本研究では、24時間自由行動下血圧計を用いた家庭血圧レベルは心房細動再発との関連がなかったこと、Non-Dipperが独立した術後心房細動再発のリスク因子であったこと示した。Non-Dipperが肺静脈隔離術後の心房細動再発に寄与する機序として、ナトリウム貯留や塩分感受性亢進、交感神経活性によるNon-Dipperの血圧変動が心房リモデリングを進行させる可能性が考えられる。
【結語】
Non-dipper型は心房細動アブレーション術後の心房細動再発の独立したリスク因子であった。アブレーション後の再発リスクが高い集団を層別するために、24時間自由行動下血圧測定よる血圧日内変動の評価が重要であることが示唆された。
Clinical Research Award
心室中隔穿孔に対する周術期補助循環管理としてのImpellaとIABPによりもたらされる臨床転帰の比較検討
谷 昂大1)、岩崎 司1)、村上 健1)、陣野 太陽1)、伊達 勇佑1)、佐々木 健一1)、木山 宏1)、柴田 夏実1)、萩原 卓思1)、西山 茂樹1)、金山 純二1)、栁澤 亮爾1)、入江 忠信1)、小路 裕1)、飯田 隆史1)、
芝﨑 太郎1)、池 信平1)、荒巻 和彦1)、加藤 泰之1)、山根 正久2)
1)埼玉石心会病院心臓血管センター
2)埼玉石心会病院
【背景】
心室中隔穿孔(以下VSP)は心筋梗塞患者の約0.3-2%に併発し、死亡率は41-80%と予後は不良である.治療方針は保存的薬物治療のみでは90%以上が院内死亡に至ると報告されており、心臓血管外科手術は治療のgold standardである。そしてその周術期死亡率は、心筋梗塞発症後7日以内では54.1%と高い一方で7日以降まで待機することができれば18.4%まで改善すると報告されており、安全な手術待機が重要である。またそれに際した補助循環装置を用いた管理は重要である。だがVSPにおける外科手術周術期の補助循環管理方法について検討された報告は少なく、中でもImpellaを用いた報告は少数のcase report / case seriesに留まっている。
【目的】
VSP患者の周術期管理においてImpellaとIABPの転帰を比較すること。
【方法】
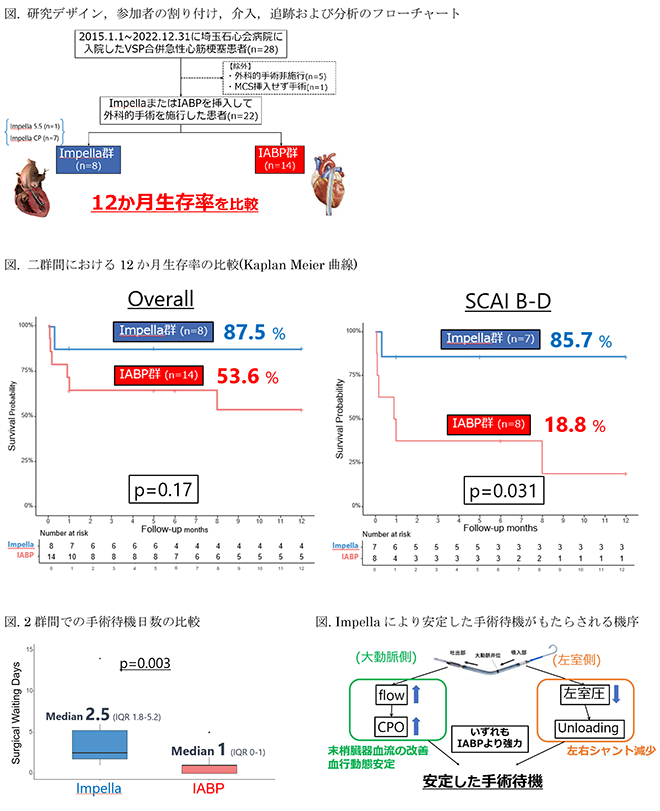
2015年1月1日~2022年12月31日に当院に入院したVSP合併急性心筋梗塞症例28例において、ImpellaまたはIABPを挿入して外科手術を行った22例を後ろ向きに検討した。主要評価項目は12か月生存率とし、2群間のKaplan-Meier曲線を描いてLogrank検定を行った。さらにSCAIショック分類を用いた重症度別にみた12か月生存率の検討も併せて行った。また二次評価項目としてImpellaまたはIABPの挿入からの手術待機日数についての二群間の比較をおこなった。
【結果】
主要評価項目として12か月生存率はImpella群(n=8)87.5%とIABP群(n=14)53.6%(P=0.17)と有意差は認めなかった。一方、軽症例・超重症例を除した群(SCAIショック分類のB~D群)においてはImpella群(n=7)85.7%とIABP群(n=8)18.8%(P=0.03)と有意にImpella群の生存率が高かった. 二次評価項目として手術待機日数については中央値でImpella群は2.5日(IQR 1.8 -5.2)、IABP群は1日(IQR 0-1)であり(P=0.003)、Impella群で統計学的に有意により待機日数を長く確保できた結果となった。
【考察】
VSP症例のImpellaの使用では、(1) 大動脈側(吐出部側)で心拍出量増加による血行動態安定化および末梢臓器血流の改善効果が期待され、一方 (2) 左室側(吸入部側)で左室圧低下によるUnloadingに伴う右左シャント減少効果が期待される。これらの効果がいずれもIABPより強力であることからより安全な手術待機につながるものと考えた。次に今回の研究でSCAIショック分類のB-D群において、つまり軽症群と超重症群を除いた群において良好な結果となったことについて考察する. 先行文献におけるImpella/ECMOの流量とVSPの重症度との関係を表す3Dモデルによれば、同じECMO流量で仮定した場合、(A) Impellaの流量が上がるほどVSPのコントロールは良好となり、さらに (B) VSPシャント量が増えるほどImpellaの流量を上げられることが分かった。設定や管理によって重症度依存的に効果を発揮することができるこのImpellaの特性は、IABPにはない優位性と考えられる。ゆえに一定以上の重症度においてはIABPでは補助不足となる可能性が考えられた。一方、過去の心原性ショックを対象としたImpellaとIABPを比較した臨床試験においては、Impellaの優位性を示せなかった研究も多く存在する。この理由として、過度に重症な症例においては不可逆的な臓器障害をきたし補助循環装置の差異での転帰の改善が難しいことが示唆されている。それゆえ本研究においては、軽症群および超重症群を除したSCAIショック分類B-D群において全体に比してより良好な結果となったことが考えられた。本研究は既知の範囲で、VSPの周術期管理においてImpellaとIABPの転帰を直接比較した初めての研究である。本研究の有用性として、第一に希少かつ重症疾患であるVSPの臨床判断に関する知見は、緊急性を伴う医療現場において有用となる可能性がある。第二に、SCAIショック分類を予後と関連付ける報告は散見されるが具体的な治療方針に結びつける報告は多くない。今後心原性ショックを一括りにせず、さらなる層別化・個別化を行い治療方針を決定していくことの重要性を示唆していると考えられた。
【結語】
VSP患者の周術期補助循環管理において、特にSCAIショック分類のB~D群ではImpellaはIABPより12か月生存率が有意に良好であった。
Case Report Award
SMAD3 遺伝子新規バリアントの機能解析から確定診断に至ったロイス・ディーツ症候群(Ⅲ型)の一家系
石井 聡1)、藤原 隆行1)、八木 宏樹1)、4)、武田 憲文1)、4)、安藤 政彦2)、4)、山内 治雄2)、4)、
犬塚 亮3)、4)、波多野 将1)、小室 一成1)
1)東京大学医学部附属病院 循環器内科
2)東京大学医学部附属病院 心臓外科
3)東京大学医学部附属病院 小児科
4)東京大学医学部附属病院 マルファン症候群センター
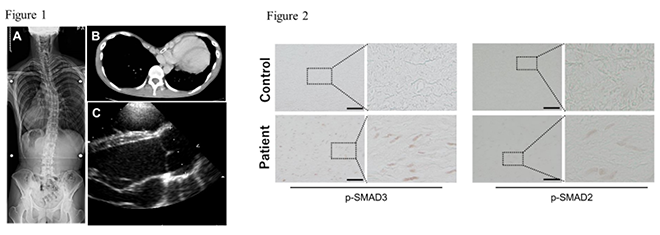
【症例】症例は29歳男性。父が大動脈解離で他界し、12歳時に当院受診。大動脈弁輪拡張症と長指趾、漏斗胸等より、改訂Ghent基準に基づきマルファン症候群(MFS)と診断した(Fig 1)。薬物加療を継続するも大動脈基部径の経時的な拡大を認め、25歳時に自己弁温存大動脈基部置換術を施行した。今後の予後予測やフォローアップの観点から施行した遺伝性大動脈疾患の遺伝子パネル検査で、SMAD3遺伝子C末端のSer423-X-Ser425リン酸化モチーフの直上流に原因候補となるヘテロミスセンスバリアント(c.1262G >A, p.Cys421Tyr)が検出された。同バリアントは母に存在せず、複数のin silico解析において病的バリアントの可能性が示唆されたため、病原性評価のため機能解析を施行した。培養細胞を用いた変異体の機能解析では、TGF-β刺激に対するSMAD3リン酸化と転写活性が低下しており、ロイス・ディーツ症候群(LDS)III型の原因変異と判断した。一方で、LDSでは機能低下型変異にも関わらず大動脈壁ではTGF-βシグナルが亢進している事が多く(TGF-βパラドックス)1)、本例でも同様の所見が認められ(Fig 2)、LDSの病態に合致していた。
【考察】LDSⅢ型は、典型的には変形性関節症やCharcot-Marie-Tooth様の神経障害など特有の合併症を呈するが、特徴的な全身表現型を欠く症例も存在することが報告されている2)。本症例は変形性関節症や大動脈蛇行、二分口蓋垂、眼間開離などLDSに特徴的な表現型を認めず、18歳時点で改訂Ghent基準における全身スコア8点を満たしMFSとしてフォローされた。LDSはMFSよりも早期に血管病変を生じやすく、 特にLDSⅢ型はA型大動脈解離として発症する症例が多い2)。本症例はMFSとして定期フォローされていたため大動脈基部拡大に対する早期発見および介入が可能であったが、症候群性大動脈瘤の診断は治療介入やフォローアップ方針に影響するため、遺伝子機能解析の実施も含めた正確な病因診断が重要である。
【結語】SMAD3 遺伝子新規バリアントの機能解析から確定診断に至ったLDSの一家系を経験した。家族歴を有する症候群性胸部大動脈瘤では、病型分類やバリアントの病原性判断に遺伝子機能解析が有用である。
【参考文献】
- Takeda, N., Hara, H., Fujiwara, T., Kanaya, T., Maemura, S., & Komuro, I. (2018). TGF-β Signaling-Related Genes and Thoracic Aortic Aneurysms and Dissections. International journal of molecular sciences, 19, 2125. https://doi.org/10.3390/ijms19072125
- Regalado ES, Morris SA, Braverman AC, Hostetler EM, De Backer J, Li R, Pyeritz RE, Yetman AT, Cervi E, Shalhub S, Jeremy R, LeMaire S, Ouzounian M, Evangelista A, Boileau C, Jondeau G, Milewicz DM. 2022. Comparative Risks of Initial Aortic Events Associated With Genetic Thoracic Aortic Disease. J Am Coll Cardiol, 80, 857-869. doi: 10.1016/j.jacc.2022.05.054.