第265回関東甲信越地方会 受賞演題一覧(2022年9月3日開催)
第265回関東甲信越地方会 最優秀賞受賞演題(2022年9月3日開催)
Student Award
先天性門脈静脈短絡を合併した肺動脈性肺高血圧症の一例
西竹 美緒1)、菊池 華子2)、浦田 翔一2)、合田 あゆみ2)、竹内 かおり2)、伊波 巧2)、河野 隆志2)、
副島 京子2)、關 里和3)、川村 直弘3)、小野澤 志郎4)
1)杏林大学 医学部医学科
2)杏林大学医学部付属病院 循環器内科
3)杏林大学医学部付属病院 消化器内科
4)杏林大学医学部付属病院 放射線科
【症例】
5年前より労作時呼吸困難を自覚し、2年前からは平地歩行5分程度で労作時呼吸困難を認めため他院で精査したところ肺高血圧症が疑われ、当院へ紹介された。胸部聴診でⅡp亢進を認め、心電図では右軸偏位・V₁の高いR波・ⅡⅢaVFとV₁~V₄誘導でストレインパターンのST変化を認め、いずれも右心負荷所見がみられていた。右心カテーテル検査で、平均肺動脈圧53mmHg、肺動脈楔入圧8mmHg、心拍出量4.9L/min、肺血管抵抗9.1Wood unitsと重症肺高血圧症の診断となった。酸素飽和度サンプリングではステップアップを認めず、肺血流シンチグラムで血流欠損はなかった。腹部MRIで5cm大の肝臓腫瘤を認め、肝限局結節性過形成(FNH)が疑われ、経過フォローを行っていた。肺高血圧症に対し内服の肺血管拡張薬で多剤併用療法とエポプロステノール(Epo)静注療法を開始した。治療とともに肺循環は改善を認め、平均肺動脈圧は16mmHgまで低下したが、副作用の増悪と高心拍出状態を来したため、Epoは漸減中止した。経過中に施行した腹部CTでFNHのほかに多発する血管腫を認め、血管撮影では肝PVシャントが指摘された。FNH増大および増加傾向予防のため、シャント塞栓術を計4回施行した。塞栓術の結果、FNH縮小は認めたが、肝内門脈静脈シャントの消失には至らず、部分的には増悪傾向を認めた。
【考察】
FNHは、非硬変肝に発生する良性腫瘍のなかでは血管腫に次いで多い良性腫瘍である。正常肝を背景として門脈大静脈シャントが形成されることは稀で、本邦では9例の先天性門脈静脈シャント中6症例が肺高血圧症を合併していたとの報告がある。本症例は、肺高血圧症で発症し診断となった先天性門脈静脈シャントの成人例と考えられる。肺高血圧症は内科的治療により改善が得られているが、肝内シャント血流の経カテーテル的塞栓療法により、FNHの縮小は得られているが、肝内シャントのコントロールに難渋している。
先天性門脈静脈短絡を合併した肺動脈性肺高血圧症の一例を経験したため報告した。


Resident Award
レジオネラ肺炎治療中に心原性ショックとなった劇症型心筋炎の1例
立石 彩1)、相澤 直樹2)、佐藤 千聡2)、若林 公平2)、日野 翔平2)、石永 智之2)、森村 光幸2)、
鈴木 敏晃2)、柴田 恵多2)、古屋 貴宏2)、西蔵 天人2)、池田 尚子2)、菊地 美和2)、丹野 郁2)
1)昭和大学江東豊洲病院 臨床研修医
2)昭和大学江東豊洲病院 循環器センター 循環器内科
【症例】
症例は72歳男性。既往歴にCOPDがある方。202X年7月A日、発熱を主訴に近医を受診し、低酸素血症、胸部レントゲン検査で右肺野に肺炎像を認めたため、同日当院を紹介受診した。
1日20本52年間の喫煙歴と、魚屋で水槽を管理する職業歴があった。当院来院時、発熱と頻脈、頻呼吸、低酸素血症があり、血液検査でCK値・CRP値の上昇を認め、尿検査で尿中レジオネラ抗原が陽性だった。胸部レントゲン検査で右中肺野に透過性低下領域を認め、レジオネラ肺炎の診断で入院とし、レボフロキサシン 500mg/日、アジスロマイシン 500mg/日の投与を開始した。COPD急性増悪の可能性を考慮し、メチルプレドニゾロン 80mg/日の投与と短時間作用型β2刺激薬吸入も開始した。第3病日に呼吸状態の増悪を認めICUに転室した。その際の血液検査では、炎症値の上昇、凝固系の過延長、D-dimerの上昇、肝腎機能増悪、BNP・心筋逸脱酵素の上昇を認めた。心エコー検査では、左室収縮のびまん性低下と、心室中隔の肥厚、著明な心筋浮腫があり、数時間のうちに進行を認めた。
その後、全身発汗著明で、血圧低下があり、頻脈性心房細動を認め、心原性ショックと診断した。経皮的心肺補助装置、大動脈バルーンパンピングを挿入し、冠動脈造影検査と心筋生検を施行し、冠動脈に有意狭窄は認めず、心筋生検結果では心筋炎の診断には至らなかった。臨床経過と各検査結果からレジオネラ菌による劇症型心筋炎と診断した。その後は経過良好で、心エコー検査では徐々に壁運動・左室駆出率ともに改善し、第35病日に自宅退院した。
【考察】
レジオネラ肺炎発症のリスク因子は、高齢者・新生児、大酒家、喫煙者、透析患者、悪性腫瘍・糖尿病・AIDS患者である。本症例では高齢、喫煙歴があり、レジオネラ肺炎発症のリスクがあった。本症例は市場で魚の水槽を取り扱う職歴があり、レジオネラ菌に汚染されたエアロゾルを吸入して感染した可能性を考えた。血液検査で心筋炎の原因となりうるウイルスのペア血清による抗体価の上昇は認めず、レジオネラ菌により劇症型心筋炎が引き起こされたと考える。
レジオネラ菌による心筋炎の症例報告では、いずれの症例でも治療により症状改善しており、死亡症例は認めなかった。一般的に劇症型心筋炎の致死率は約40%であるが、レジオネラ菌による劇症型心筋炎では、早期の適切な治療により生存を得ることができる可能性が高いと考えられる。
Clinical Research Award
チアミン(ビタミンB1)欠乏症を有する心不全患者の臨床的特徴
渡部 真吾、川勝 紗樹、山川 祐馬、河本 梓帆、雨宮 未季、増田 怜、村上 輔、吉川 俊治、鈴木 篤、
山本 康人、薄井 宙男
東京山手メディカルセンター循環器内科
【背景】チアミン(ビタミンB1)欠乏症はナトリウム貯留、末梢血管拡張、心筋障害を引き起こし心不全の一因となることが知られている。過去の研究では心不全患者におけるチアミン欠乏症(TD)の有病率は5~91%と報告されており、ばらつきがある。カットオフ値が研究によって異なること、地域による食生活の違いがばらつきの原因と考えられている。
白米を主食とする日本ではチアミン欠乏症の有病率が高いことが推定されているが日本の心不全患者におけるチアミン欠乏症の有病率、臨床的特徴について調査した研究はほとんどない。
【目的】我々の研究の目的は日本の心不全患者におけるチアミン欠乏症の有病率、および臨床的特徴について調査することである。
【方法】2018年から2020年に当院に初回の急性心不全で入院、入院時血液検査で血清チアミン値を測定した256人を対象とした。心不全入院の既往のある患者、薬剤によるチアミンの補充を入院前に行っている患者、利尿剤を内服している患者は研究から除外した。
日本の基準値であるチアミン値24ng/mlをカットオフ値とし、チアミン欠乏群、正常チアミン群に分類し患者背景と臨床転帰について調査した。エンドポイントは一年間の全死亡率、心不全による再入院率に設定した。
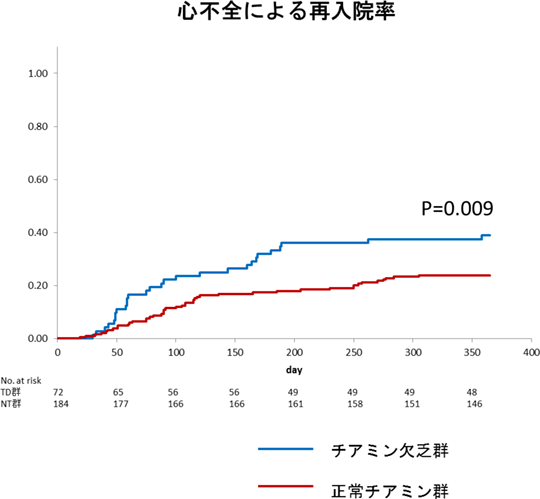
【結果】256人の患者のうち72人(28.1%)がチアミン欠乏症を有していた。患者背景においてはチアミン欠乏群では正常チアミン群に比し、有意に年齢(85.2±9.8 VS 79.8±13.5 P<0.001)が高く、アルブミン値(3.2±0.5 VS 3.5±0.5 P<0.001)が低く、ヘモグロビン値(11.0±2.1 VS 12.1±2.2 P<0.001)が低かった。入院中の経胸壁心臓超音波検査所見、退院時の薬物治療について両群に有意差はなかった。一年間の全死亡率(25.0% VS 13.0% P=0.02)、心不全による再入院率(38.9% VS 23.9% P=0.009)はともにチアミン欠乏群で高かった。多変量解析ではチアミン欠乏症は心不全による再入院の独立因子であった。
【考察】
① 我々の研究ではチアミン欠乏症は心不全患者において心不全による再入院の独立因子であることを示した点で新規性がある。
② 今回の研究ではチアミン欠乏症を有する心不全患者の約80%が退院後も利尿剤内服を継続していた。利尿薬内服によるチアミン欠乏症の悪化に留意する必要があると考えられた。
【結語】
心不全患者の約1/4はチアミン欠乏症を有しており、稀ではない。
チアミン欠乏症を有する心不全患者の臨床転帰は悪く、その診療においては心不全再入院の予防に留意する必要がある。

Case Report Award
原因不明の再発性脳梗塞ならびに腹腔動脈解離を併発し、遺伝子検索にて確定診断可能であった一例
奈良 有悟、唐澤 孝通、野口 祐、金子 光伸、門平 忠之、寺井 知子、笠尾 昌史
東京警察病院循環器科
【症例】
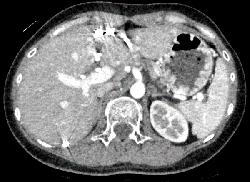
1年間で脳梗塞を2回発症し、左椎骨動脈解離の関与が考えられている50歳男性患者。脳梗塞発症から1年後、入浴中に突然の腰背部痛を自覚し外来を受診した。造影CTを撮像したところ、腹腔動脈から総肝動脈にかけて解離が認められた(画像1)。保存的治療し、第5病日にて撮像した造影CTにて解離進展や血流低下は認められず第6病日に退院とした。退院後1か月後にフォロー造影CTを撮像したところ拡大した偽腔が真腔を圧排している所見が認められた(画像2)。入院として緊急IVR(画像下治療)を検討するも血管内操作による腹腔動脈破裂のリスクもあったため、ビソプロロールフマル酸塩を内服に追加して一旦は保存的治療の方針とした。2回目入院時の6日目にフォローした造影CTで偽腔は縮小傾向であり退院とした。比較的若年で血管系のイベントを1年間に3回発症した事から一元的な背景疾患を考えた。問診にて易鼻出血があり血管型エーラス・ダンロス症候群を疑って遺伝子検索を行った。COL3A1にナンセンス変異を認め、ハプロ不全型の変異頻度が41%でありモザイク現象が考えられた。この遺伝子変異より血管型エーラス・ダンロス症候群の確定診断となった。その後は内服加療にて外来経過観察し安定して経過している。
【考察】
本症例では血管型エーラス・ダンロス症候群の診断基準を満たす特徴は認められなかった(1-2)。COLA3A1ナンセンス変異による血管型エーラス・ダンロス症候群は通常より血管合併症の初発が10年ほど遅く、身体的特徴が無い事もあると言われている(3)。本症例ではそれに加え、ハプロ不全型変異と合わせてモザイク現象の可能性があり、一般的な症例よりもさらに表現型が弱い事が推察された。腹腔動脈解離の原因疾患は未だ明確にはされていないが、今後、遺伝子診断が頻繁に施行されるようになれば同様の報告が増える可能性がある。
【参考文献】
1)Malfait F, et al. Am J Med Genet C Semin Med Genet. 2017 Mar;175(1):8-26.
2)Byers PH, et al.Vascular Ehlers-Danlos Syndrome. GeneReviews® [Internet]. University of Washington, Seattle.
3)Leistritz DF, et al. Genet Med. 2011 Aug;13(8):717-22.

赤矢印:偽腔、青矢印:真腔


