第255回関東甲信越地方会 最優秀賞受賞演題(2020年2月22日開催)
Student Award
チロシンキナーゼ阻害薬スニチニブによる心機能障害の診断の現状
佐藤 恒1)、門脇 裕2)、石田 純一2)、赤澤 宏2)、牧 尚孝2)、小室 一成2)
1)東京大学 医学部医学科6年
2)東京大学大学院 医学系研究科 循環器内科学
背景:血管新生阻害剤スニチニブは種々のがん種に適応を持つが、およそ8%に心不全を合併し、8~47%に高血圧を合併することが報告されている。心不全の発症機序は未だ明らかでないが、添付文書上もスニチニブ投与期間中の心機能モニタリングの必要性が明記されている。
目的:スニチニブ投与に伴う心不全の発症機序、および心機能モニタリングの実施状況について明らかにすること。
方法:2007年~2019年の間に東京大学医学部附属病院においてスニチニブ投与を受けた94例中、全投与期間を観察できた88例の臨床経過を後方視的に解析した。平均観察期間は345.5±475.3日であった。
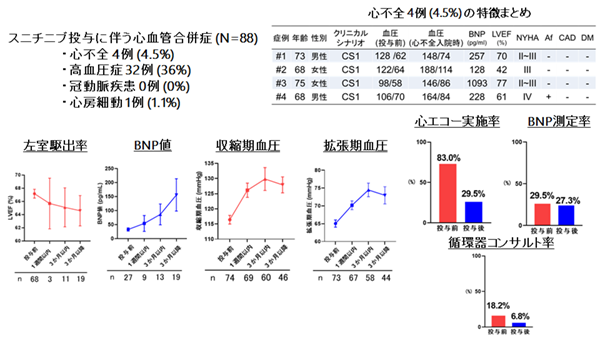
結果:平均年齢64.2±12.3歳、男性61例(69%)、心不全既往を持つ症例は1例(1.1%)であった。また、高血圧症の既往を持つ症例は42例(48%)であったが、スニチニブ投与前の血圧は全例で至適範囲内に管理されていた。
スニチニブ投与後、新規発症の心不全を4例(4.5%)に認めた。平均左室駆出率(EF)は経時的に漸減し、平均BNP値は漸増した。また、平均血圧についても経時的に漸増した。32例(36%)で、スニチニブ投与後に血圧が140 / 90mmHg以上に上昇した。冠動脈疾患の合併は0例、心房細動は1例(1.1%)であった。
心不全を新規発症した4例は、全例が心不全入院時に血圧高値を認めた。また4例中3例(75%)はEFが保たれた心不全であった。
一方、心機能モニタリング割合として、スニチニブ投与前は経胸壁心臓超音波83.0%、BNP測定29.5%、循環器コンサルト18.2%で実施されたが、スニチニブ投与後は心エコー29.5%、BNP測定27.3%、循環器コンサルトが6.8%であった。
考察と結論:本研究の結果から、スニチニブ投与に伴う心不全の発症機序に血圧上昇が関わっている可能性が考慮される。しかしながら、本研究における心不全発症率は既存の報告よりも低く、心機能モニタリング割合が比較的低値であることを鑑みると、心不全の発症は過小評価されている可能性がある。そのため、本研究の結果を検証するには、より多くの症例を組み入れた前向き研究が必要である。
Resident Award
家族内遺伝子検査を施行したVal122Ile変異トランスサイレチン型心アミロイドーシスの一例
佐藤 哲太、小野 亮平、山﨑 達朗、高橋 秀尚、堀 泰彦、福島 賢一
松戸市立総合医療センター 循環器内科
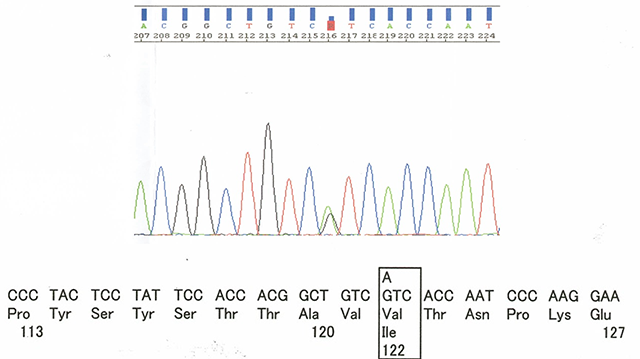
【背景】Val122Ile変異トランスサイレチン型アミロイドーシスはアフリカ系米国人の約3%にみられる変異で心臓型と考えられており、Caucasianでの報告は極めて稀である。
【症例】77歳男性。早期胃癌、慢性心房細動が既往にあり、胃癌の提出検体でアミロイドが検出されていたが、精査はされていなかった。リバーロキサバン内服中であったが、胃癌術後のフォローCTにて左房内血栓を指摘されたため当科紹介となった。心臓超音波検査では左房内血栓に加え心筋肥大を認め、血液検査にて蛋白アルブミン解離がみられたことから心アミロイドーシスを疑った。ピロリン酸シンチグラフィでは心筋集積がみられたことからトランスサイレチン型アミロイドーシスの可能性を考慮し、遺伝子検査を依頼してVal122Ile変異トランスサイレチン型心アミロイドーシスの確定診断となった。遺伝子カウンセリングを施行した上で一人息子も発症前診断の希望があり、遺伝子検査を施行したが陰性であった。確定診断がついた時点で肝移植の適応はなかったもののタファミジスの適応があったため、タファミジスによる治療を提案したが、患者側の希望がなく、心不全の治療を外来で継続した。心不全増悪による入退院を繰り返し、確定診断から約1年で死去された。
【考察】本疾患は2016年に信州大学よりアジア初の報告があり、本症例はアジア2例目の報告となる。家族内遺伝子検査の結果から息子は陰性であり孤発例と考えられた。Val122Ile変異トランスサイレチン型アミロイドーシスは末梢神経障害を伴わない後期発症の心筋症が特徴的である。明らかな家族歴がなくとも後期発症のトランスサイレチン型心アミロイドーシスにおいて、TTR遺伝子変異を評価することは大切であると考えられた。
Clinical Research Award
Case Report Award
診断に苦慮した10代のpulmonary tumor thrombotic microangiopathy(PTTM)による重症肺高血圧症の一例
林 孝典、佐藤 希美、中務 智文、山本 昌良、石津 智子、家田 真樹
筑波大学附属病院 循環器内科
【背景】PTTMは、悪性腫瘍に合併し肺動脈の微小腫瘍塞栓により肺高血圧をきたす病態である。急速に進行し、発症後数日で死に至ることもあるため、生前に診断されることはまれで、多くは死後剖検で確認される。
【症例】18歳女性。生来健康であったが、徐々に悪化する咳嗽、労作時呼吸困難を認め前医に入院となった。発熱、両肺野の異常陰影、低酸素血症を認め、肺炎として抗生剤投与が開始されたが呼吸状態は改善しなかった。CTで肺野のすりガラス陰影、小葉間隔壁の肥厚、縦隔肺門部リンパ節腫大を認め、サルコイドーシスなどが疑われステロイドパルス療法が開始されたが、心原性によるショックバイタルとなり挿管および経皮的補助人工心肺(PCPS)導入となり当院転院となった。
転院後に行った造影CTでは、縦隔や肺門部、左腋窩リンパ節腫大を認め、肺野条件で小粒状影、小葉間隔壁肥厚、スリガラス影がみられ(図1)、サルコイドーシス、癌性リンパ管症、肺静脈閉塞性疾患(PVOD)が鑑別としてあげられた。当院で施行したカテーテル検査では平均肺動脈圧40mHg、肺血管抵抗12WUと肺高血圧症(PH)を認めPCPS依存状態であった。ステロイドの効果は得られず、肺血管拡張薬(NO,エポプロステノール,マシテンタン)の投与を開始したが、肺うっ血をきたし、PHの改善は認めなかった。臨床経過などから、PHの原因がPTTM、PVODである可能性が疑われ、左腋窩および縦隔リンパ節の生検と肺動脈吸引細胞診を施行したところ、印環細胞様の腫瘍細胞を認めた(図2)。免疫染色、上部消化管内視鏡の所見から、スキルス胃癌によるPTTMと診断した。第31病日からFOLFOX両方を開始したが、1クール目終了後に脳出血をきたし、第44病日に死亡した。
【考察】急激に進行し心原性ショックをきたした若年の重症PHの一例を経験した。生前診断をし得たものの、PCPS管理を要する重症例で侵襲的精査が困難であり、最終的にPTTMの診断に至るのに難渋した。PTTMの診断においては、肺血流シンチや肺動脈血吸引細胞診といった非侵襲的検査の有用性も報告されていることから、原因不明の急性のPHでは、若年であってもPTTMの可能性を念頭におき非侵襲的検査も含めた多角的な評価を行うことが重要であると考えられた。


